La diabetes es una enfermedad crónica que afecta a muchas personas en el mundo. Existente en diferentes tipos, cada uno con sus propias características y necesidades de tratamiento. Por un lado, está la diabetes tipo 1, causada por la destrucción de las células productoras de insulina.
Por otro lado, está la diabetes tipo 2, caracterizada por resistencia a la insulina y niveles insuficientes de la misma. También existe la diabetes gestacional, que ocurre durante el embarazo. Es importante conocer estas diferencias para un mejor manejo y control de la enfermedad.

Tipos de diabetes y sus diferencias
La diabetes es una enfermedad crónica que se clasifica en diversos tipos según sus características y causas subyacentes. En esta sección, exploraremos los tres principales tipos de diabetes, incluyendo la diabetes tipo 1, diabetes tipo 2 y diabetes gestacional, así como las diferencias clave entre ellas.
Diabetes tipo 1: causas y características
La diabetes tipo 1 es un trastorno autoinmune que afecta principalmente a niños, adolescentes y adultos jóvenes. En esta forma de diabetes, el sistema inmunológico ataca y destruye las células productoras de insulina en el páncreas. La insulina es una hormona crucial para regular los niveles de glucosa en sangre.
Las personas con diabetes tipo 1 deben administrarse insulina diariamente para mantener los niveles adecuados de glucosa en sangre. Algunas de las características distintivas de la diabetes tipo 1 son su aparición repentina, la dependencia de la insulina externa y su tendencia a desarrollarse en etapas tempranas de la vida.
Diabetes tipo 2: resistencia a la insulina y síntomas
La diabetes tipo 2 es la forma más común de diabetes y se caracteriza por la resistencia a la insulina y la producción insuficiente de esta hormona. El cuerpo no puede utilizar la insulina eficientemente, lo que resulta en niveles elevados de glucosa en sangre.
Esta enfermedad suele desarrollarse lentamente y se asocia con factores de riesgo como el sobrepeso, la falta de actividad física y la mala alimentación. A medida que progresa, el páncreas puede disminuir su producción de insulina. Los síntomas de la diabetes tipo 2 pueden ser más leves y pueden incluir fatiga, sed excesiva, micción frecuente y visión borrosa.
Diabetes gestacional: riesgos y posibles complicaciones
La diabetes gestacional ocurre durante el embarazo y generalmente desaparece después del parto. Sin embargo, las mujeres que han tenido diabetes gestacional tienen un mayor riesgo de desarrollar diabetes tipo 2 en el futuro. Afecta a aproximadamente el 10% de las mujeres embarazadas.
La diabetes gestacional puede tener consecuencias negativas tanto para la madre como para el bebé. Aumenta el riesgo de complicaciones durante el embarazo, como presión arterial alta y dificultades en el parto. Además, los bebés de madres con diabetes gestacional pueden tener un mayor peso al nacer y un mayor riesgo de desarrollar obesidad y diabetes en la vida adulta.
Diagnóstico de la diabetes
La detección oportuna y precisa de la diabetes es fundamental para su adecuado manejo y control. Existen varias pruebas y métodos que los profesionales de la salud utilizan para diagnosticar esta enfermedad crónica. A continuación, se detallan las principales formas de diagnóstico:
Pruebas de glucosa en sangre
Las pruebas de glucosa en sangre son una herramienta esencial para el diagnóstico y monitoreo de la diabetes. Estas pruebas miden los niveles de glucosa en la sangre y ayudan a determinar si una persona tiene diabetes o prediabetes. Las dos pruebas de glucosa en sangre más comunes son:
Prueba de glucosa en ayunas: Se realiza después de 8 horas de ayuno y consiste en medir los niveles de glucosa en la sangre en ese estado de ayuno. Un resultado de glucosa en ayunas igual o superior a 126 mg/dL puede indicar diabetes.
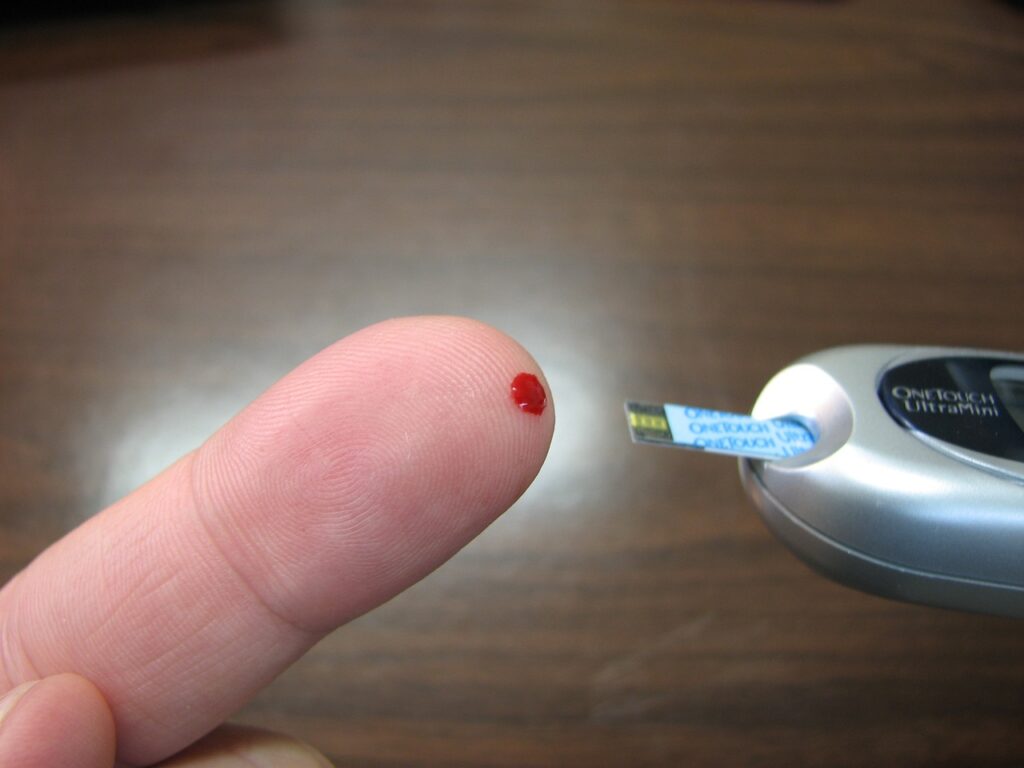
Prueba de tolerancia a la glucosa oral: Se realiza después de un ayuno previo y consiste en tomar una solución de glucosa y medir los niveles de glucosa en la sangre dos horas después de haberla consumido. Un nivel de glucosa igual o superior a 200 mg/dL indica diabetes.
Hemoglobina A1c como indicador de diabetes
La hemoglobina A1c, también conocida como HbA1c, es una prueba que brinda información sobre los niveles promedio de glucosa en la sangre en los últimos tres meses. Este análisis no requiere ayuno y se utiliza para el diagnóstico y monitoreo de la diabetes. Un resultado de HbA1c igual o superior al 6.5% puede indicar diabetes.
Importancia del seguimiento y control adecuado de la enfermedad
Una vez que se ha realizado el diagnóstico de diabetes, es crucial seguir un tratamiento y control adecuado de la enfermedad. Esto implica realizar pruebas periódicas de glucosa en sangre, monitorear los niveles de HbA1c y trabajar en estrecha colaboración con el equipo médico.
El seguimiento adecuado ayudará a controlar los niveles de glucosa en la sangre y prevenir complicaciones graves asociadas con la diabetes. Recuerda que el diagnóstico temprano y el control adecuado de la diabetes son fundamentales para mantener una buena calidad de vida y prevenir complicaciones a largo plazo.
Complicaciones y riesgos asociados a la diabetes
La diabetes es una enfermedad crónica que puede tener graves consecuencias para la salud si no se controla correctamente. A continuación, se describen algunas de las complicaciones y riesgos más comunes asociados a la diabetes:
Puede que te interese, el siguiente blog: Que es la diabetes y que la causa, Todo lo que necesitas saber
Problemas de salud graves relacionados con la diabetes
La diabetes aumenta el riesgo de desarrollar diversas enfermedades graves, como:

Enfermedades cardiovasculares: Las personas con diabetes tienen mayor probabilidad de sufrir enfermedades del corazón, como ataques cardíacos y enfermedad arterial coronaria.
Enfermedad renal: La diabetes puede dañar los riñones y provocar insuficiencia renal crónica, lo cual puede requerir diálisis o trasplante de riñón.
Problemas neuropáticos: El daño a los nervios, conocido como neuropatía diabética, puede causar dolor, hormigueo y entumecimiento en las extremidades, afectando la calidad de vida del paciente.
Problemas oculares: La retinopatía diabética es una complicación ocular común y puede causar pérdida de la visión si no se trata adecuadamente. Además, las personas con diabetes tienen mayor riesgo de desarrollar cataratas y glaucoma.
Problemas de cicatrización: La diabetes dificulta la cicatrización de heridas, lo que puede llevar a infecciones crónicas y a la necesidad de amputaciones de extremidades inferiores en casos graves.
Mayor riesgo de desarrollar enfermedades cardiovasculares
Las personas con diabetes tienen un mayor riesgo de sufrir enfermedades cardiovasculares en comparación con aquellas sin diabetes. Esto se debe a que la diabetes puede dañar los vasos sanguíneos y aumentar la presión arterial, lo que puede llevar a problemas cardíacos graves como ataques cardíacos, enfermedad arterial periférica o accidentes cerebrovasculares.
Riesgos de ceguera y daño renal en personas con diabetes
La diabetes es una de las principales causas de ceguera en adultos. La retinopatía diabética, una complicación ocular de la diabetes, puede dañar los vasos sanguíneos en la retina y provocar una pérdida gradual de la visión si no se controla adecuadamente.
Además, la diabetes puede dañar los riñones y provocar enfermedad renal crónica. Esta enfermedad, conocida como nefropatía diabética, puede progresar lentamente y llevar a la insuficiencia renal si no se trata a tiempo.
Estas complicaciones y riesgos asociados a la diabetes resaltan la importancia de un control adecuado de la enfermedad y de seguir las recomendaciones médicas.
El diagnóstico temprano, el monitoreo regular de los niveles de glucosa en sangre y una atención médica adecuada son fundamentales para prevenir y tratar estas complicaciones y mantener una buena calidad de vida para las personas que viven con diabetes.
Prevención y control de la diabetes
La prevención y el control de la diabetes son fundamentales para mantener una buena salud y calidad de vida. A continuación, se abordarán diferentes aspectos relacionados con la prevención, el manejo de los niveles de glucosa en sangre y el tratamiento médico de la enfermedad.
Estilo de vida saludable como prevención de la diabetes tipo 2
Adoptar un estilo de vida saludable es clave para prevenir la diabetes tipo 2. Ello implica mantener un peso adecuado a través de una alimentación balanceada y la práctica regular de ejercicio físico.
Es importante evitar el consumo excesivo de alimentos procesados y azúcares refinados, optando por una dieta rica en frutas, verduras y alimentos integrales. Además, es recomendable limitar el consumo de alcohol y evitar el tabaco, ya que estos factores aumentan el riesgo de desarrollar diabetes.

Importancia de mantener niveles adecuados de glucosa en sangre
El control adecuado de los niveles de glucosa en sangre es fundamental para prevenir complicaciones y mantener un buen estado de salud en las personas con diabetes. Realizar mediciones periódicas de glucosa en sangre permite evaluar el grado de control de la enfermedad y ajustar el tratamiento en consecuencia.
Además, seguir una alimentación equilibrada, distribuyendo las comidas a lo largo del día y evitando picos de glucosa, es esencial para mantener estables los niveles de azúcar en sangre.
Tratamiento y cuidados médicos para el control de la enfermedad
El tratamiento de la diabetes puede incluir el uso de medicamentos orales o inyectables, como la insulina, que ayudan a controlar los niveles de glucosa en sangre. Es fundamental seguir las indicaciones y prescripciones médicas, así como acudir con regularidad a consultas de control para evaluar la eficacia del tratamiento.
Junto con el tratamiento farmacológico, se recomienda llevar un estilo de vida saludable y contar con un equipo médico especializado que brinde apoyo y educación sobre la diabetes y sus cuidados
Datos y estadísticas sobre la diabetes en el Mundo
Prevalencia de la diabetes en la población
La diabetes es una preocupación de salud pública debido a su alta incidencia en la población. Según datos estadísticos, se estima que alrededor de 62 millones de personas en lationamerica y 422 millones el mundo viven con esta enfermedad crónica.
La Organización Mundial de la Salud (OMS) ha reportado que Latinoamerica tiene una de las tasas más altas de diabetes en el mundo. Se estima que cerca del 40% de la población adulta padece esta enfermedad. Además, se estima que un porcentaje significativo de personas aún no ha sido diagnosticado con diabetes, por lo que el número real de afectados podría ser aún mayor.
Factores de riesgo y aumento en los casos de diabetes
La diabetes está fuertemente influenciada por diversos factores de riesgo. Entre ellos se encuentran el sedentarismo, la obesidad y la alimentación poco saludable. El estilo de vida moderno, caracterizado por la falta de actividad física regular y la ingesta excesiva de alimentos procesados y azucarados, ha contribuido al aumento alarmante de casos de diabetes en el país.
Además, factores genéticos y antecedentes familiares también juegan un papel importante en la predisposición a desarrollar diabetes. Algunos grupos étnicos en latinoamerica, como los amerindios y los mestizos, tienen una mayor susceptibilidad a la enfermedad.
Acciones de prevención y concientización
Ante la creciente incidencia de diabetes, se han implementado diversas acciones de prevención y concientización para promover un estilo de vida saludable y reducir el riesgo de desarrollar la enfermedad.
Los gobiernos, junto con organizaciones de salud y sociedad civil, ha llevado a cabo campañas educativas para fomentar la importancia de una alimentación balanceada, el ejercicio regular y el mantenimiento de un peso saludable.
Además, se han implementado programas de detección temprana de la diabetes en centros de salud y se ha fortalecido la capacitación del personal médico para mejorar la calidad de la atención en el diagnóstico y manejo de esta enfermedad.
